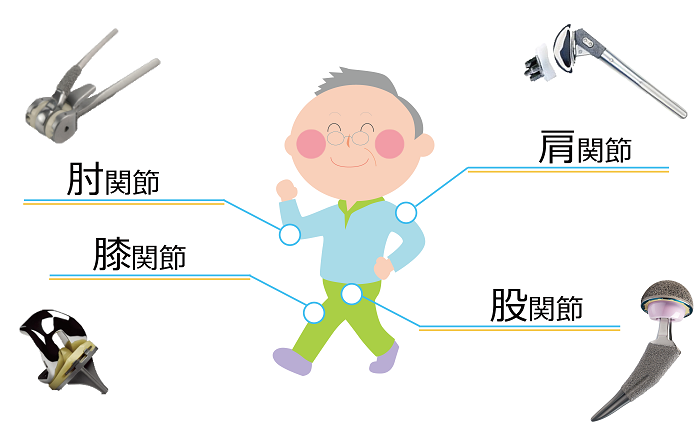
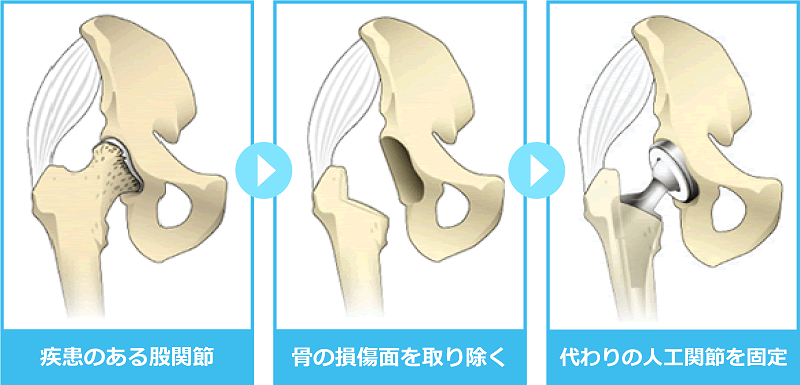
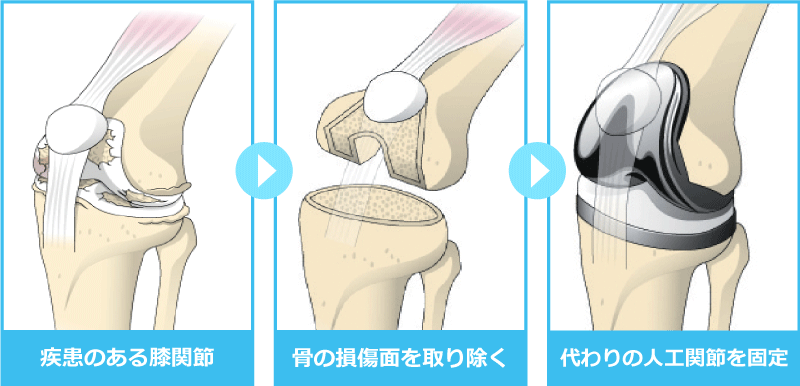
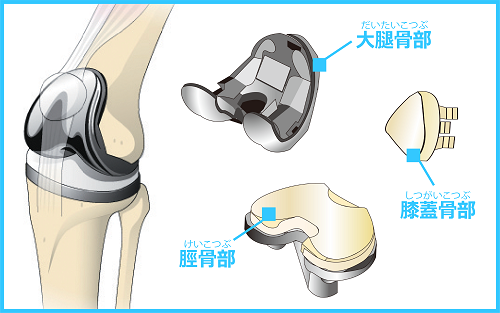
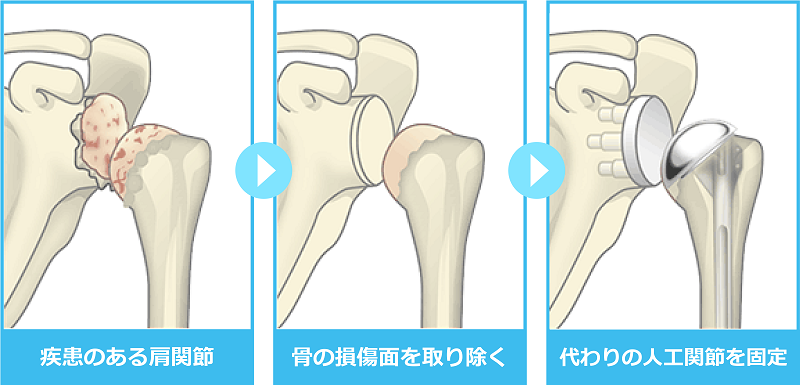
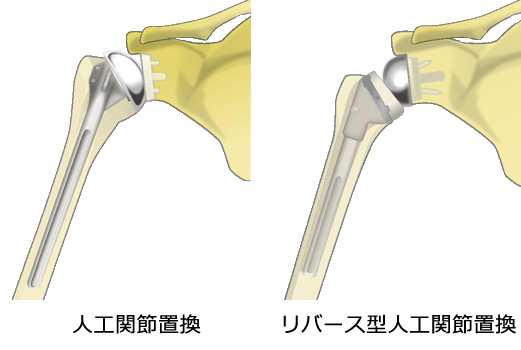
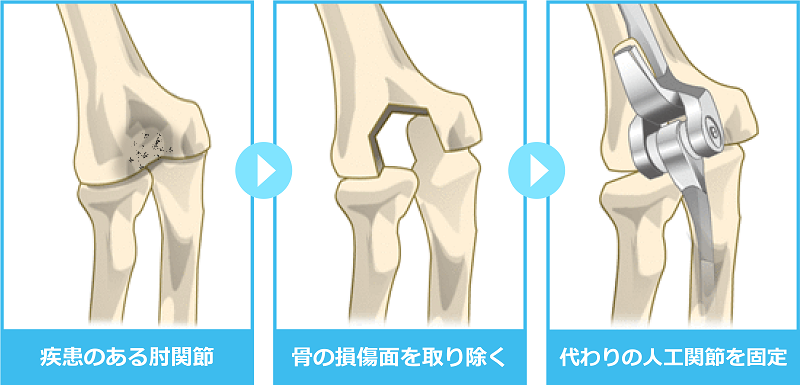
人工関節についてのQ&A
入院期間はどのくらいになりますか?
股関節:約1~2週間
膝関節:約3週間
肩関節:約1~2週間
肘関節:約1週間
人工関節置換術後には、リハビリテーション(以下、リハビリ)を行う必要があります。リハビリの目的は、術後の関節機能の改善を促進し、手術の効果を最大限に発揮させ、生活の質を向上させることです。
術後早期にリハビリの時間を確保することが、日常生活への復帰には必要となります。当院では手術翌日から積極的に専門療法士によるリハビリを行っています。どの部位の手術でも、術後2~3週間の入院リハビリを行います。担当の理学療法士や作業療法士にリハビリの状況を確認して、退院時期を決定します。
人工股関節・膝関節置換術の患者さんは、提携病院へのリハビリ転院も選択できます。リハビリ転院を行うことで、リハビリ時間は1日最大180分まで増え、土・日・祝日もリハビリを行うことができます。リハビリ転院を希望される患者さんは、術後7~10日で転院となります。転院先でも、執刀医が週に1度の回診とレントゲン検査の確認を行いますので、安心してリハビリを行ってもらうことができます。2023年度から本格的に始めたこの取り組みですが、患者さんからの評判も良く、術後の満足度も向上しました。
術後にどれくらいで元の生活や仕事に戻れますか?
階段の昇り降りや家事は、退院後から可能です。仕事内容や職種で異なりますが、事務職であれば術後1~2か月ほど、重労働であれば2~3か月ほどで仕事復帰が可能です。
術後のリハビリはどれくらい必要ですか?
退院後は自主的にリハビリを継続していただきますが、回復には個人差がありますので、通院しながらもう少しリハビリを行った方が良い場合もあります。基本的には、術後半年のリハビリを勧めています。
当院では通院リハビリを行っておりませんので、通院リハビリが必要な場合は、紹介元やご自宅近くの連携医を紹介して、術後のリハビリを行っていただきます。
手術後に膝立てはできますか?
股関節:股関節手術ですので、膝立ては問題なくできます。当院では最小侵襲手術を行っているため、基本的には禁止動作を設けていません。
膝関節:膝立ては、使用するインプラントの種類によっては可能です。しかし、膝周囲の違和感、手術を行ったという心理的要因により、術後に膝立てが行いにくい場合もあります。
手術後に杖は使用しますか?
股関節:術後1~3か月は杖の使用をお勧めしています。最終的には不要な患者さんが多いですが、杖の使用期間に関しては歩行状態に併せて適宜指示しています。
膝関節:術後半年の使用を勧めています。基本的に、外出時には杖の使用を勧めています。
車の運転はいつからできますか?
股関節・膝関節:手術後4~6週間で可能です。最終的には、自己判断・自己責任になるため、いつも通りの急ブレーキが踏める自信がついたタイミングでお願いしています。
肩関節:手術後1~2か月で可能です。開始時期はリハビリの進み具合によるため、個人差があります。
肘関節:手術後3か月くらいから可能です
手術後にスポーツはできますか?
股関節:基本的には運動に制限はありません。運動に耐えうる筋力をつければどの運動も可能ですが、骨折などのリスクがあるスキーやコンタクトスポーツはお勧めしていません。
膝関節:ウォーキング、水泳、サイクリング、ゴルフなどの負担が少ないスポーツであれば、筋力の回復を確認してから、手術後3か月から半年ほどで可能です。
肩・肘関節:ウォーキング、ランニング、ゲートボールなどの手術を行った側の肩関節や肘関節に負担をかけない形でのスポーツであれば可能です。
飛行機に乗ることはできますか?
金属探知機がなっても、その場で係員に説明すれば問題ありません。あらかじめ、証明書を当院から発行することも可能です。
MRIは撮影できますか?
撮影可能です。
人工関節の寿命はどのぐらいですか?
個人の活動レベルの違いにもよりますが、股関節は20~30年、膝関節は15年以上は問題ないと言われています。今後は、インプラントの改良により、人工関節の寿命は延びていくと思われます。
手術中に輸血は必要ですか?
股関節・膝関節:手術前の血液検査で輸血が必要の可能性が高い場合は、あらかじめ手術前に自分の血液を貯めておく自己血輸血を行っています。
肩・肘関節:輸血を使用しないことが多いですが、手術前の血液検査で貧血が強い方は、輸血を使用する場合があります。
治療費はどれくらいかかりますか?
高額療養費制度を利用することで、費用の負担を少なくすることが可能です。
※制度の変更により、詳細は変更する場合がございます。
高額療養費制度についてはこちら
(食事代、個室代は別途必要になります)
◆下肢手術(股関節・膝関節)の場合
| 健康保険を使用される場合 |
|---|
| 70歳未満の方 |
約60万円(3割負担) |
|---|
| 70歳以上の方 |
57,600円
(所得により異なる場合があります。) |
|---|
高額療養費制度※を
利用される場合 |
|---|
| 70歳未満の方 |
| 所得区分 |
高額療養費制度を利用した場合 |
| 年収約1,160万円~の方 |
約27万円 |
| 年収約770~約1,160万円の方 |
約19万円 |
| 年収約370~約770万円の方 |
約11万円 |
| ~年収約370万円の方 |
57,600円 |
| 住民税非課税の方 |
35,400円 |
|
|---|
| 70歳以上の方 |
| 所得区分 |
高額療養費制度を利用した場合 |
| 一般 |
57,600円 |
| 住民税非課税の方 |
24,600円または、15,000円 |
|
|---|
◆上肢手術(肩関節)の場合
| 健康保険を使用される場合 |
|---|
| 70歳未満の方 |
約45万円(3割負担) |
|---|
| 70歳以上の方 |
57,600円(所得により異なる場合があります。) |
|---|
高額療養費制度※を
利用される場合 |
|---|
| 70歳未満の方 |
| 所得区分 |
高額療養費制度を利用した場合 |
| 年収約1,160万円~の方 |
約26万円 |
| 年収約770~約1,160万円の方 |
約18万円 |
| 年収約370~約770万円の方 |
約10万円 |
| ~年収約370万円の方 |
57,600円 |
| 住民税非課税の方 |
35,400円 |
|
|---|
| 70歳以上の方 |
| 所得区分 |
高額療養費制度を利用した場合 |
| 一般 |
57,600円 |
| 住民税非課税の方 |
24,600円または、15,000円 |
|
|---|