
提供:エドワーズライフサイエンス(株)・メドトロニック(株)

提供:エドワーズライフサイエンス(株)・メドトロニック(株)
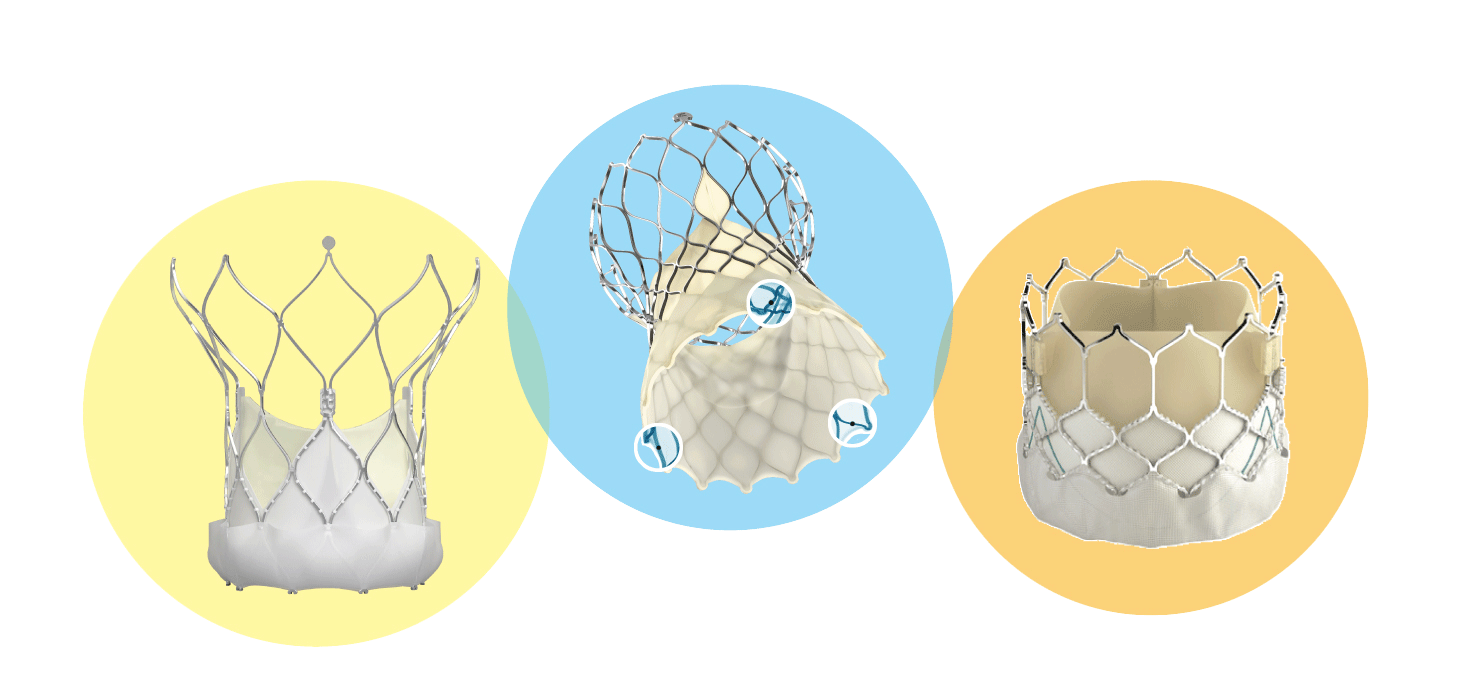
提供:メドトロニック(株)・エドワーズライフサイエンス(株)・アボットメディカルジャパン(同)

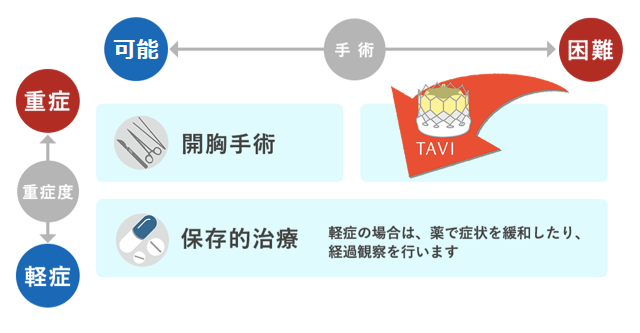
カテーテルとは、医療用の「管(くだ)」(チューブ)のことです。カテーテル治療は、その「管」を用いて行う治療のことです。心臓領域(狭心症・心筋梗塞など)、消化器領域(肝臓癌など)、泌尿器科領域(膀胱癌など)での治療が良く知られていますが、医療の発達により、さらに多くの疾患でカテーテル治療が出来るようになっています。 心臓(循環器)領域では、狭心症・心筋梗塞の冠動脈疾患に加え、弁膜症に対するカテーテル治療が開発されました。とくに大動脈弁狭窄症のカテーテル治療(TAVI)*は、大動脈弁狭窄症の治療に大きな変革をもたらしています。(* TAVIはTAVRと呼ばれることもあります。)
心臓には4つの「弁(べん)」(血液が逆流せずに一方向に流れるようにする一方向弁)がありますが、その一つに大動脈弁があります。その大動脈弁が年齢や動脈硬化によって、硬くなって開きが悪くなると「狭窄(きょうさく)」し、大動脈弁狭窄症**と呼ばれます。重症の大動脈弁狭窄症では、呼吸困難・胸痛・失神・心不全・突然死などを来す疾患で、適切な治療(=手術)が必要になります。この手術の一つとして、新しく開発されたのが、TAVIになります。(** 詳しくは下記の「TAVIについてのQ&A」を参照下さい。)
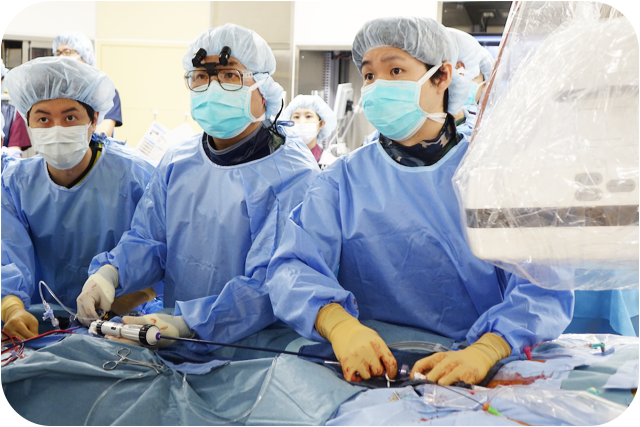
これまで有効な治療法は開胸手術(外科的大動脈弁置換術、 Surgical Aortic Valve Replacement: SAVR)しか存在しませんでしたが、なかには開胸術に耐えられない患者さんがおられました。TAVIはその低侵襲性(手術による身体への負担の少なさ)により、これまで開胸術のリスクが高いために治療を受けられずに困っておられた患者さん・ご家族にとって大きな福音となっています。TAVIを施行するための施設の要件としてハイブリッド手術室を有することが定められており、当院でも、最先端かつ広々としたハイブリッド手術室を新しく作成し、TAVIの施設認定を受け、2019年(令和元年)7月よりTAVI治療を開始しております。 当院でのTAVI治療開始に関しては、2019年(令和元年)7月2日の下野新聞に記事掲載をいただいております。
2019年(令和元年)7月より当院で始まりましたTAVIは、年間50〜60名以上の患者様に施行しております。栃木県では初となるTAVI専門施設***にも認定を頂いております。より良い、より安全な治療を目指して、引き続きチーム一丸となって励んで参ります。
***TAVI専門施設とは:年間50例以上の手術を行なっているなどの一定の基準を満たした施設が認定されます。全国では44施設が認定を受けています。(2022年6月現在) 詳細に関しましては、下記の経カテーテル的心臓弁治療関連学会協議会および日本経カテーテル心臓弁治療学会のホームページをご確認ください。
http://j-tavr.com/facility.html 経カテーテル的心臓弁治療関連学会協議会
https://jtvt.or.jp/tavr.html 日本経カテーテル心臓弁治療学会

透析患者さんへのTAVIが通常の保険診療で施行できる施設が現在限定されておりますが、当院でも施行可能になりました。北関東エリアでは栃木県のみで、栃木県では当院のみ施設基準を満たしております。他県(群馬県、茨城県、福島県など)からの患者様でも当院で治療可能ですので、ご希望がありましたら、当院へご連絡下さい。
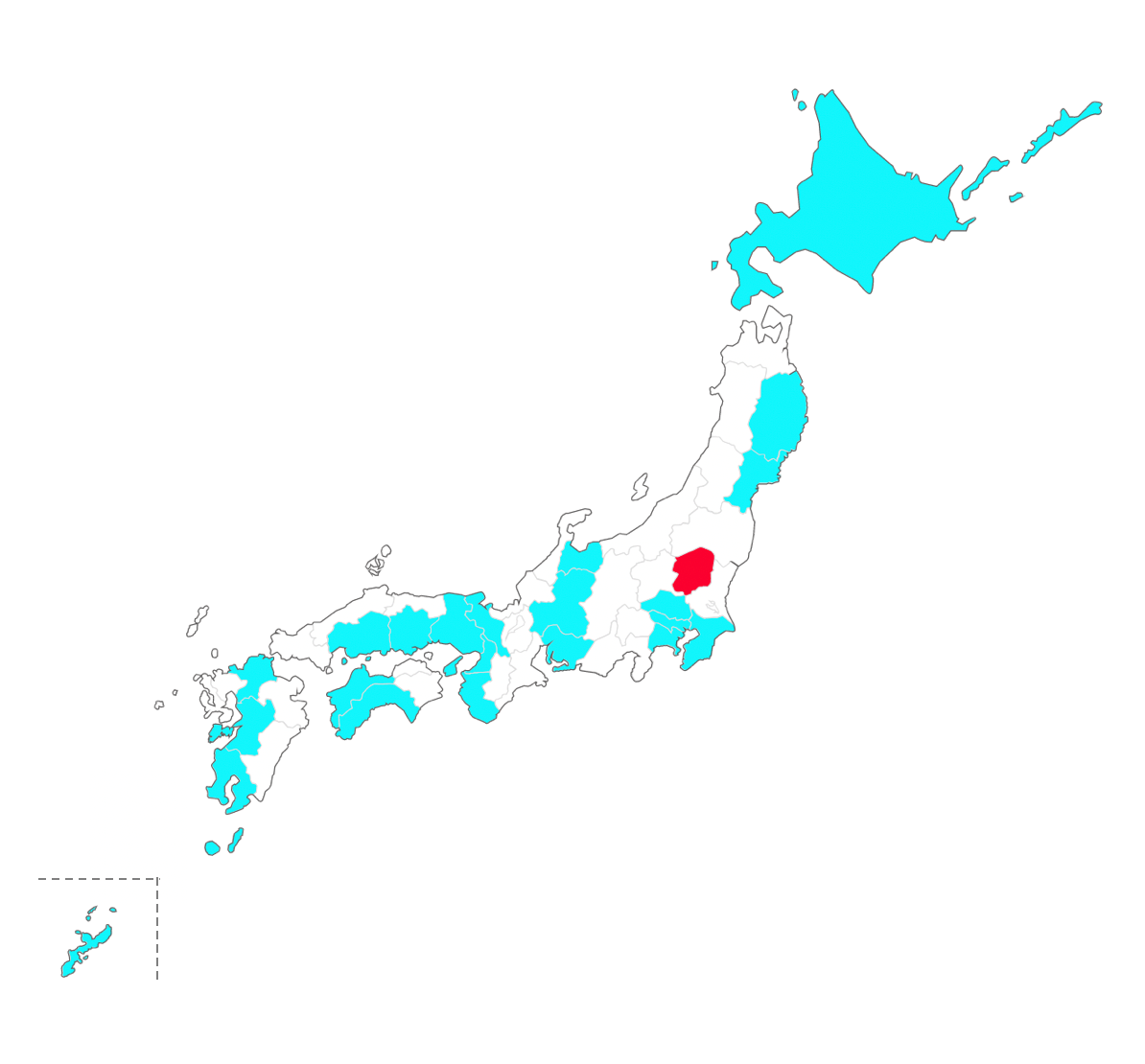 経カテーテル的心臓弁治療関連学会協議会のホームページ(http://j-tavr.com/facility.html#new)より作図(2023年6月現在)
経カテーテル的心臓弁治療関連学会協議会のホームページ(http://j-tavr.com/facility.html#new)より作図(2023年6月現在)
開胸術・大動脈弁置換術で手術された生体弁(人工弁の一つ)が10〜15年前後で劣化し(傷んで)、再手術が必要となることがあります。再手術では再開胸術(2回目の開胸術)が行われることもありますが、再手術としてカテーテル治療(TAVI)も可能となっています。(専門用語ではTAV in SAVやvalve in valveと呼ばれます。)
通常のTAVI同様に、患者さんの体への負担が非常に少ない治療となっています。
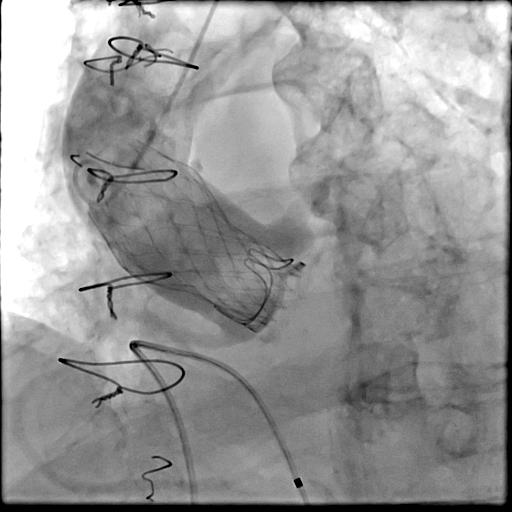
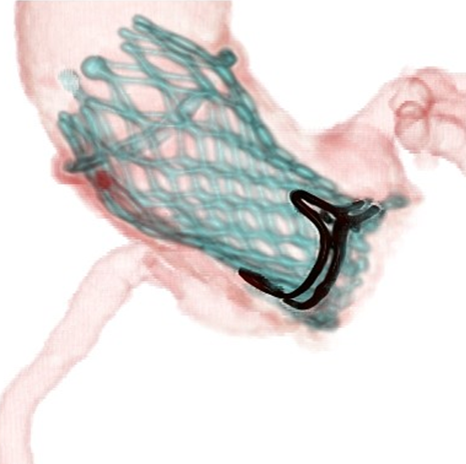
*当院でカテーテル治療を受けて頂いた患者さんより掲載のご承諾を頂いております。
当院 済生会宇都宮病院でのTAVIの責任者をしております八島史明と申します。
私は、2017年まで慶應義塾大学病院にて、日本でTAVIの第一人者である林田健太郎医師と共に、TAVIの立ち上げ・運営を行なっておりました。慶應義塾大学病院では林田医師と共に数百例以上のTAVI手術を経験し、その経験を活かし、当院でのTAVIを立ち上げ、現在運営を行なっております。さらに、TAVIの指導医(プロクター)として他施設の指導にも携わっております。
当院でのTAVIの特色として、TAVIの低侵襲(手術による身体への負担の少なさ)を最大限に活かすことを目標としています。具体的には①人工呼吸器を用いず肺への負担を減らした麻酔法、②カテーテル挿入箇所(そけい部と呼ばれる足の付け根)を切らずに手術を行う、③体力を落とさないように早期にリハビリを開始し(翌日から歩行)早く退院する、④術前の検査のための入院を極力避ける、などです。
そのためには、循環器内科のみならず、心臓外科・麻酔科・リハビリテーション科・看護師・地域連携課・退院支援課・ソーシャルワーカーなど多職種によるハートチーム(心臓チーム)の形成が最重要と言われております。当院でも連携を密にしたハートチームを形成しながら、患者さん・ご家族さんの診療にお役立てできますよう、日々精進しております。

【専門医認定等】
日本内科学会認定内科医
日本内科学会総合内科専門医
日本循環器学会認定循環器専門医
日本動脈硬化学会評議員
心臓リハビリテーション指導士
日本周術期経食道心エコー認定医
日本心血管インターベーション治療学会認定医
日本心血管インターベーション治療学会専門医
TAVR実施医(日本経カテーテル心臓弁治療学会)
TAVR指導医(日本経カテーテル心臓弁治療学会)
TAVRプロクター(メドトロニック社)

そもそも、大動脈弁狭窄症ってなんですか?
心臓の代表的な病気の一つに「弁膜症」があります。血液が一方通行で流れるように仕切りの役目を果たしているのが「弁」ですが、弁が傷んで血液がうまく流れなくなる状態を弁膜症と言います。弁膜症には「狭窄」と「逆流」がありますが、大動脈弁が狭窄するのが「大動脈弁狭窄症」です。大動脈弁狭窄症では、大動脈弁が年齢や動脈硬化により硬くなり、開きが悪くなって血液の流れを阻害し、心臓や肺に負担をかけます。典型的な症状は、①動いた時の苦しさや息切れ ②胸痛 ③失神(気を失うこと)のことが多いですが、易疲労感(疲れやすさ)や動悸(ドキドキすること)などの分かりにくい症状のこともあります。また、突然死の原因にもなります。
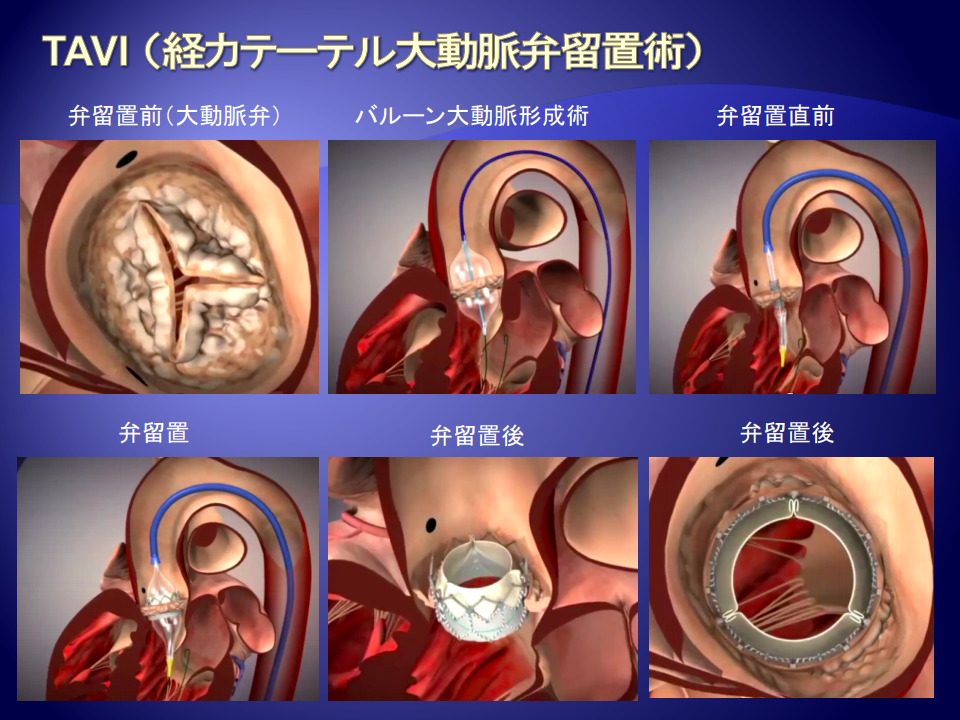
TAVIってどんな治療法ですか?
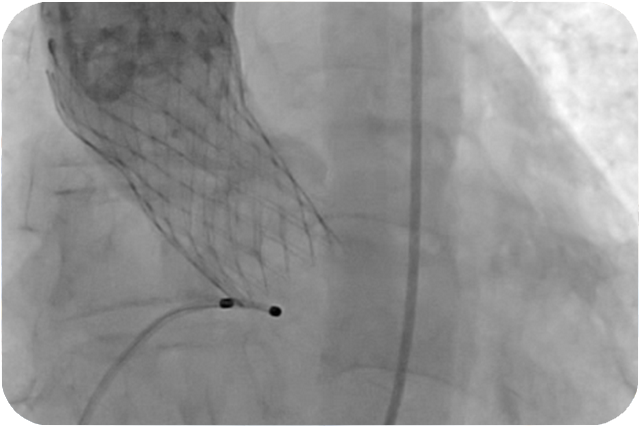
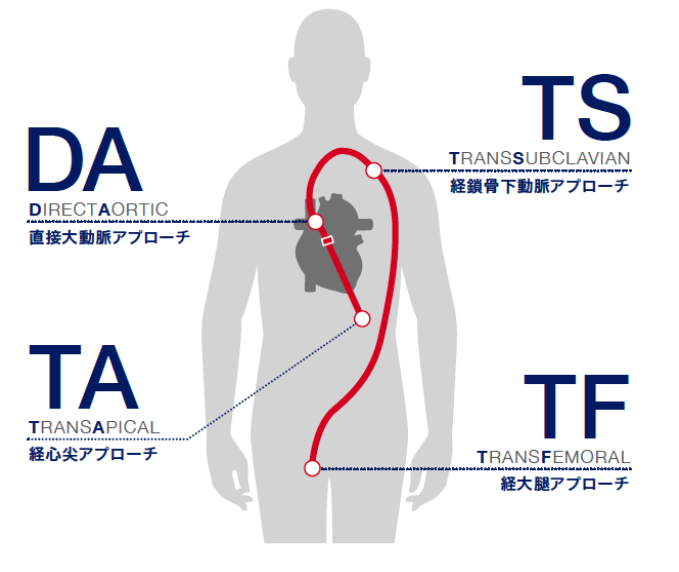
いくつかの方法がありますが、95%以上は、足の付け根(ソケイ部)の大腿動脈からカテーテル(医療用のチューブ・管)を挿入して、大血管を通じて、大動脈弁の中に人工弁を留置する方法です。
TAVIを受けないと、どうなりますか?薬はありませんか?
一般的に、薬物療法では効果が弱いと言われており、いったん症状が出始めると、手術なしには数年で命に関わると言われます。重症度が高い場合や症状が強い場合は、その期間がより短くなります。
手術による痛みはありますか?
手術中は全身麻酔と局所麻酔の両方を用いて、ほぼ完全に「寝て」頂きますので、通常痛みを感じることはありません。ただし、手術後にカテーテルを挿入した足の付け根(そけい部)に不快感や痛みを感じたりしますが、一般的に強いものではありません。術後に痛みが強い場合には痛み止め(鎮痛剤)を追加しますので、ご安心下さい。また、通常数日から一週間でおさまります。
なお、当院では基本的に人工呼吸器・人工挿管を用いない全身麻酔をしておりますが、人工呼吸器・人工挿管を用いる場合には、手術後に喉の違和感をおぼえたりすることがあります。
手術時間はどのくらいになりますか?
一般的には、半日(3〜4時間)の手術になります。13時頃に手術室に向かい、順調に終われば、17時頃に部屋に戻ってくることが多いです。
入院期間はどのくらいになりますか?
一般的には、手術1日前に入院頂き、術後3~5日で退院していることが多いです。ですので、入院期間全体としては順調にいけば1週間程度になります。
どんな合併症がありますか?
大きな合併症は死亡、心筋梗塞、脳卒中、弁輪破裂、左心室破裂、カテーテル弁の移動、急性大動脈弁閉鎖不全症(結果として急性心不全)、血管損傷(動脈解離、破裂)、房室ブロック(永久ペースメーカー留置が必要になる)、弁周囲逆流などがあります。これらの事態には迅速で対応する必要があり、場合によっては緊急で開胸術や開腹術(血管損傷の場合)に移行しなくてはならない場合もあります。この治療が海外で始まった当初は合併症の発生率が高かったのですが、デバイスの改良、経験の蓄積により、年々成績が改善しています。アプローチ部位、施設や地域、施行された年代により異なりますが、ヨーロッパやアメリカ、日本でのレジストリ研究や治験の結果から、術後30日間の死亡率は数%まで改善しています。
ただし、合併症はゼロではありません。術前に詳しく手術内容・合併症に関してご説明させて頂き、十分にご理解頂いた上で手術を受けて頂いております。
済生会宇都宮病院では年間どの程度TAVI手術を行っていますか?手術待機期間はどの程度ですか?
まだ始まって半年になりますが、年間50~60例のペースで行っています。当院では紹介・初診から1ヶ月程度で手術を組んでおりますが、緊急性の高い場合では麻酔科・手術室と調整の上、緊急手術も行っております。
TAVIをしたら、身体身がい者手帳や手当をもらえますか?
一般的には、TAVIを受けた患者様は身体障がい者手帳の申請が出来ます。申請が通った場合に、手当・補助を受けられます。申請の流れは当院受診後にご案内させて頂いておりますが、詳しくは、市役所にご相談頂いております。
TAVIの後に、血をサラサラにする薬が必要ですか?納豆が食べられなくなりますか?
まず、開胸術による外科的大動脈弁置換術の人工弁には「機械弁」と「生体弁」の2種類があります。機械弁では「ワーファリン」という血をサラサラにする薬が必要になり、納豆が食べられなくなります。生体弁では、一時的に「ワーファリン」を使用しますが、数ヶ月後に中止できることが多くなっています。TAVIの人工弁は「生体弁」扱いになっていますが、どのような血をサラサラにする薬が一番よいかのエビデンス(根拠となるデータ)が乏しいのが現状です。当院では出血の副作用を鑑み、元々なんらかの血をサラサラにする薬を飲んでいる場合にはそれのみを継続しています。もともと何も血をサラサラにする薬を飲んでいない場合には、ワーファリンでない薬(納豆を食べて良い)を開始しています。そのため、TAVI後に、新たに納豆が食べられなくなることは少なくなっています。
大動脈弁狭窄症の治療方法(TAVIまたは外科的大動脈弁置換術)はどのように決めているのですか?
大動脈弁狭窄症の治療方法の決定には、日本のみならず世界でも、1人の医師・1つの科ではなく、
循環器内科・心臓外科・麻酔科・放射線科、医師・看護師・放射線技師・臨床工学技士を含む「ハートチーム (heart team)」と呼ばれるチーム医療が求められます。
当院でも「ハートチーム」でのカンファレンスで協議の上、患者さんごとに適切な治療方針を決定しています。
治療費はどれくらいかかりますか?
2013年の10月より、TAVI治療が健康保険の適用となりました。
さらに、高額療養費制度※をご利用することにより費用の負担が少なくすることが可能です。
例)TAVI治療、9日の入院の場合(※健康治療保険を利用。入院期間が月をまたがない場合)
※制度の変更により、詳細は変更する場合がございます。
高額療養費制度についてはこちら
(食事代、個室代は別途必要になります)
| 健康保険を使用される場合 | |||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 70歳未満の方 | 約180万円(3割負担) | ||||||||||||
| 70歳以上の方 | 57,600円 (所得により異なる場合があります。) |
||||||||||||
| 高額療養費制度※を 利用される場合 | |||||||||||||
| 70歳未満の方 |
|
||||||||||||
| 70歳以上の方 | 57,600円 (所得により異なる場合があります。) |
||||||||||||
術前の検査や手術入院までの流れを教えて下さい。
手術の必要がある場合には、当院では紹介・初診から1ヶ月程度で手術を組んでおります。その前に、術前検査として2泊3日~3泊4日での入院で心臓カテーテル検査を行っております。他にも、頭のMRIや頸動脈エコーなど、外科的大動脈弁置換術(開胸術)の準備に準じて、検査を行っています。
透析の患者さんは受けられないと聞きましたが・・・
日本でも2021年1月に保険適用となりました。当院でも施行可能になっております。しかし、残念ながら栃木県では当院のみしか施設基準を満たしておらず、近隣の県でも施行施設は限定的です(2023年6月現在)。今後、実施可能施設の拡大が望まれます。 実施可能施設の詳細に関しては、下記のホームページ(経カテーテル的心臓弁治療関連学会協議会)をご参照下さい。
http://j-tavr.com/facility.html#new
年齢が若い患者さんは受けられないと聞きましたが・・・
TAVIが始まってからまだ10-15年程度しか経っておらず、それ以上の長期成績が判断できません。そのため、現在では60~70歳程度までの患者さんであれば通常、安定した長期成績が証明されている外科的大動脈弁置換術が標準治療となります。
外科的大動脈弁置換術のリスクが高くないと、TAVIは受けられないと聞きましたが・・・
数年前まではTAVIが始まってからまだ間もなく、長期成績がまだ出ていなかったため、TAVIは外科的大動脈弁置換術のリスクが高い患者さんに限られていましたが、最近海外では低リスクの患者さんにも施行されるようになり、中期成績ではよい結果をおさめています。当院では、患者さんのデータをハートチームで協議し、個々の患者さんにとって最適な治療を選択し提案しています。80歳以上であれば、一般的にはTAVIを受けて頂くことが多くなっております。75~80歳の患者さんでは、他にお持ちのご病気などや全身状態(元気の良さなど)を考慮して、一番良い治療方法を検討の上、ご提案させて頂きます。
他にTAVIが受けられない患者さんはいますか?
下肢や腹部の血管の問題、胸郭や心臓周囲の問題でカテーテルの挿入部が全くない患者さん、解剖学的にTAVI治療が適切でない患者さん、全身状態が心臓以外の理由で非常に悪い患者さんはTAVI治療によって利益を得られない可能性があります。ただその判断には様々な要因を検討する必要があるため、まずは当院に受診して頂き、諸検査を施行の上、私達の「ハートチーム」でよく検討させて頂きたいと思います。場合によってはバルーン大動脈弁形成術で治療を行い、全身状態をよくしてからTAVIにつなげる方法(ブリッジ)を考慮することもあります。
手術中に輸血は必要ですか?
必須ではありませんが、術中の合併症による出血で必要となる場合があります。そのため、術前に予め緊急時に備え、輸血の準備はさせて頂きます。必要がない場合には輸血は致しません。
治療後にMRI検査は可能ですか?
経カテーテル生体弁は磁性がありませんので問題はありません。
- クリニック・病院など医療関係者様
月曜~金曜午前の循環器内科 初診へご紹介頂けたら幸いです。
ご不明な点は、地域連携課までご連絡頂けたらと存じます。
TAVI専門外来の八島外来は金曜午後になり、地域連携課経由で初診予約もお取りできます。
月曜~金曜午前の循環器内科 初診外来へのご紹介でも、全例、当院 ハートチームに連絡が行くことになっております。急患など早めのご紹介や患者様のご相談をご希望の場合はいつでも地域連携課までご連絡下さい。担当医師へ取り次がせて頂きます。
- 患者様・ご家族様
紹介状をお持ちの上、月曜~金曜午前の循環器内科 初診へ受診下さい。
TAVI専門外来の八島外来(金曜午後)を希望される場合には、下記までご連絡下さい。
月曜~金曜午前の循環器内科 初診外来に受診頂けましたら、当院 ハートチームに連絡が行きますので、ご安心下さい。紹介状がない場合でも受診は可能ですが、その際には初診料がかかりますので、ご了承下さい。
お問い合せ